PROFISSIONAIS
Os Melhores Profissionais de Saúde da Paraíba
CLÍNICAS
As Melhores Clínicas e Consultórios da Paraíba
HOSPITAIS
Os Melhores Hospitais da Paraíba
MATÉRIAS

Deep Face Lifting
01.04.2024
Dr. Júlio Leite
O Deep Plane Facelift, ou lifting facial profundo, é uma técnica cirúrgica avançada de rejuvenescimento facial que se destaca por abordar as camadas mais profundas da face, incluindo músculos e tecidos subjacentes, em vez de apenas esticar a pele superficialmente. Como funciona: Diferentemente dos liftings tradicionais, o Deep Plane Facelift envolve a liberação e o reposicionamento do SMAS (Sistema Músculo-Aponeurótico Superficial), uma camada de tecido conjuntivo que recobre os músculos faciais. Essa abordagem permite um lifting mais natural e duradouro, pois trata a flacidez muscular, que é uma das principais causas do envelhecimento facial. Benefícios: Resultados mais naturais: Ao reposicionar os músculos e tecidos profundos, o Deep Plane Facelift proporciona um resultado mais harmonioso e natural, evitando o aspecto artificial de "rosto esticado". Maior durabilidade: A abordagem profunda garante resultados mais duradouros em comparação com os liftings tradicionais, que podem perder o efeito com o tempo devido à flacidez muscular. Melhora da flacidez e rugas: O procedimento é eficaz no tratamento da flacidez facial, rugas profundas, sulcos nasogenianos (bigode chinês) e perda de definição do contorno facial. Menor risco de complicações: A técnica, quando realizada por um cirurgião experiente, apresenta menor risco de complicações, como lesões nervosas e hematomas. Candidatos: O Deep Plane Facelift é indicado para pacientes com sinais moderados a avançados de envelhecimento facial, como flacidez, rugas profundas e perda de volume. É importante que o paciente esteja em bom estado de saúde e tenha expectativas realistas em relação aos resultados. Recuperação: O tempo de recuperação varia de acordo com cada paciente, mas geralmente leva algumas semanas. É comum haver inchaço nos primeiros dias, que diminuem gradualmente. O paciente deve seguir as orientações do cirurgião para garantir uma recuperação tranquila e obter os melhores resultados. Considerações: O Deep Plane Facelift é um procedimento cirúrgico que requer um profissional qualificado e experiente. É fundamental buscar um profissional de confiança e discutir suas expectativas e dúvidas antes de tomar a decisão.
LEIA MAIS
ACESSAR PERFIL
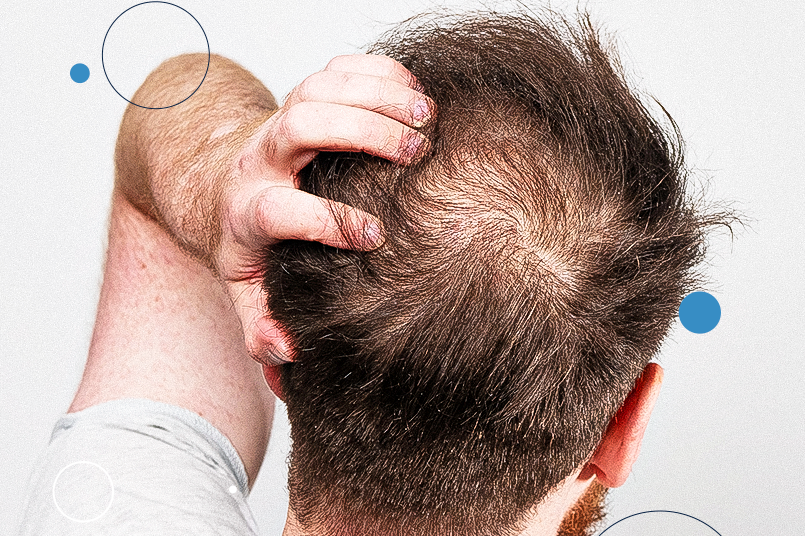
Queda de Cabelo: Até que ponto é normal?
17.04.2024
Dr. Sergio Luiz Camara Lopes Jr.
Queda de cabelo: Até que ponto é considerada normal? Você já se pegou olhando no espelho, preocupado (a) com a quantidade de cabelos que fica na escova ou no chão do banheiro? A queda de cabelo é uma preocupação muito comum, mas até que ponto ela é considerada normal? Neste artigo, vamos entender quando é hora de procurar ajuda, quais as causas e os tratamentos disponíveis. Os Sinais Silenciosos A queda de cabelo pode começar de forma sutil, muitas vezes passando despercebida. Você pode notar alguns fios a mais na escova, mas será que é algo para se preocupar? Atenção aos sinais silenciosos que seu corpo envia. A quantidade normal de cabelos que uma pessoa pode perder diariamente pode variar, mas estima-se que a perda média seja de 50 a 100 fios por dia. Esse número pode variar de acordo com fatores individuais, como tipo de cabelo, genética, idade, saúde geral e condições específicas do couro cabeludo. Se a queda parece excessiva ou se você nota uma diminuição significativa na densidade capilar, é hora de investigar mais a fundo. O Que Causa a Queda Capilar? Existem diversas razões para a queda de cabelo, desde fatores genéticos até problemas de saúde e estresse. Compreender as causas é crucial para determinar o melhor tratamento. Abaixo, veremos algumas das causas mais comuns da queda de cabelo: Fatores Genéticos (Hereditariedade): Se há histórico familiar de calvície ou queda capilar, você pode ter maior probabilidade de enfrentar o mesmo problema. Desequilíbrios Hormonais: Pode ocorrer durante a gravidez, parto e menopausa. Distúrbios da tireoide também podem contribuir para a queda de cabelo. Estresse: Situações de estresse físico ou emocional podem desencadear a queda capilar. Isso pode incluir eventos traumáticos, cirurgias, doenças graves ou estresse emocional prolongado. Problemas de Saúde: Algumas condições médicas, como alopecia areata, dermatite seborreica, infecções do couro cabeludo ou outras doenças autoimunes, podem resultar na perda de cabelo. Medicamentos e Tratamentos Médicos: Certos medicamentos, como utilizados em quimioterapia, medicamentos para a pressão arterial, antidepressivos e outros, podem causar queda de cabelo como efeito colateral. Estilo de Vida e Nutrição: Uma dieta pobre em nutrientes essenciais, deficiências vitamínicas (como ferro e biotina), dietas extremamente restritivas e hábitos de vida pouco saudáveis podem afetar a saúde capilar. Agressões Externas: Exposição excessiva ao calor, produtos químicos agressivos, tratamentos capilares frequentes e penteados apertados podem danificar os folículos capilares, levando à queda de cabelo. Envelhecimento: À medida que envelhecemos, é natural que a taxa de crescimento capilar diminua, e a qualidade dos fios pode ser afetada. Como funciona o tratamento? O tratamento adequado dependerá da causa subjacente da queda capilar. Aqui estão algumas abordagens gerais que podem ajudar a tratar a queda capilar: Consulte um profissional de saúde: Antes de iniciar qualquer tratamento, é crucial consultar um dermatologista ou um médico especializado em saúde capilar. Eles podem diagnosticar a causa da queda capilar e recomendar o tratamento apropriado. Cuide da sua dieta: Uma dieta equilibrada e rica em nutrientes essenciais pode ajudar a promover a saúde capilar. Certifique-se de incluir alimentos ricos em vitaminas (como vitamina A, C, E), minerais (como ferro e zinco) e proteínas. Tratamentos tópicos: Existem produtos tópicos, como o minoxidil,que podem ser recomendados para estimular o crescimento capilar. No entanto, esses produtos devem ser usados sob a supervisão de um profissional de saúde. Tratamentos a laser: Terapias a laser podem ser utilizadas para estimular o crescimento capilar, como o Lad Terapia e Fotona Capilar. Todos devendo ser feitos por um profissional de saúde. Medicamentos prescritos: Em alguns casos, o médico pode prescrever medicamentos, como finasterida e dutasterida, para ajudar a combater a queda capilar. Esses medicamentos devem ser utilizados com prescrição médica, a fim de minimizar efeitos colaterais indesejados. Abordagem para o estresse: Se o estresse for um fator contribuinte, técnicas de gerenciamento de estresse, como meditação, ioga e exercícios, podem ser úteis. Lembre-se de que cada pessoa é única, e o tratamento ideal pode variar. Consulte sempre um profissional de saúde para obter orientação personalizada com base no seu histórico médico e nas características específicas do seu quadro de queda capilar. Se você está enfrentando a perda de cabelo e não está resolvendo com tratamento, o Transplante Capilar pode ser a solução. Essa técnica avançada oferece resultados naturais, devolvendo a densidade capilar perdida. Imagine poder desfrutar novamente da sensação de cabelos volumosos e saudáveis! Nós entendemos a importância dos seus cabelos para a sua autoestima e estamos aqui para ajudar. Agende sua consulta hoje e descubra as possibilidades do transplante capilar. Seus cabelos merecem uma segunda chance!
LEIA MAIS
ACESSAR PERFIL

Para cada câncer, um tratamento: oncologia de precisão.
18.08.2020
Dr. Luiz Victor Maia Loureiro
Já pensou no tratamento do câncer sem o emprego de quimioterapia? E a possibilidade de usar um remédio específico para cada tipo de câncer? Estas possibilidades já são realidade e fazem parte do que hoje se chama oncologia de precisão. Graças aos extraordinários avanços no entendimento da genética do câncer e, especialmente, nas múltiplas interações do sistema imunológico com a doença, tivemos nos últimos anos a ampliação das possibilidades de tratamento do câncer com o emprego de drogas inteligentes capazes de atuar em “alvos moleculares” específicos de cada tumor e também, mais recentemente, a incorporação da imunoterapia. Somadas, essas novas estratégias têm permitido um controle mais eficaz da doença e mesmo casos em estágios mais avançados têm apresentado excelentes resultados, com menos efeitos colaterais. Falar de oncologia de precisão é conversar sobre a biologia do câncer. É necessário entender que o câncer é uma doença que está em constante transformação. Conceitualmente, o câncer surge quando uma célula qualquer sofre uma mudança em seu código genético e passa a crescer e se multiplicar de forma desordenada. Essas transformações são diversas e geram variados tipos de células o que significa dizer que nem todo câncer é igual. Na prática, câncer são várias doenças que respondem pelo mesmo nome. São essas diferenças que explicam porque tumores de mesma origem se comportam de forma diversa em pessoas diferentes e, adicionalmente, porque alguns pacientes respondem bem às terapias, enquanto outros nem tanto. Sabedores dessas disparidades, os oncologistas alinharam os avanços do conhecimento genético e descobriram que não é mais possível que todos os pacientes com um tipo específico de câncer e estágio recebam o mesmo tratamento. As tecnologias mais recentes são capazes de estudar e mapear os genes das células tumorais e identificar alvos para os quais existem terapias específicas. Em outras palavras, já é possível identificar a fechadura (alvo-molecular) e escolher a chave certa (terapia-alvo). Isso significa dizer que o tratamento é capaz de atuar mais especificamente sobre a célula do tumor e, menos provavelmente, em células sadias. Em última análise, isso aumenta a eficiência do tratamento e reduz os efeitos colaterais. Inúmeras drogas-alvo já foram desenvolvidas e estão disponíveis comercialmente no Brasil, tanto na rede privada quanto na pública. Cânceres de mama, colorretal, rim, pulmão já são largamente tratados com base nos alvos genéticos e moleculares. Para sabermos se o paciente pode se beneficiar dessa estratégia é necessário se certificar que o tumor tem um alvo específico. Isto é normalmente verificado testando uma amostra do tumor obtida por meio de uma biópsia ou durante uma cirurgia. Cada vez mais teremos novos alvos moleculares identificados pela ciência e, portanto, novos medicamentos desenvolvidos capazes de atuar de forma mais eficaz. Saiba, portanto, que é possível se beneficiar de terapias com maior impacto no controle do câncer e que podem ser usadas por longos períodos com efeitos colaterais toleráveis. Já somos, portanto, capazes de tratar o câncer com maior precisão.
LEIA MAIS
ACESSAR PERFIL

Rinoplastia, O que voce deve saber
20.08.2020
Dr. Leonardo Fontes Silva
É cada vez mais comum encontrarmos pessoas em busca de melhorar a aparência e a proporção do nariz, com o objetivo de realçar a harmonia facial e melhorar sua autoestima. Por outro lado, muitas destas pessoas, apresentam dificuldade respiratória em virtude de anormalidades estruturais no nariz, tais como: desvio de septo nasal, hipertrofia de cornetos e sinusopatias. A Rinoplastia é o procedimento cirúrgico indicado para a remodelagem da estrutura nasal com objetivo estético. São inúmeras as possibilidades, como aumentar, diminuir ou afinar o nariz, levantar a ponta e diminuir o “calo” do nariz. Na Rinosseptoplastia, além da cirurgia estética (rinoplastia), existe a correção de desvio de septo, posicionamento e má formação, que podem inferir diretamente na função nasal. O que é? A Rinosseptoplastia, é uma cirurgia realizada em um mesmo ato cirúrgico e tem dupla finalidade: melhorar a estética e a função nasal. Ou seja, fazer com que o nariz possa desempenhar plenamente suas funções, além de ficar com um aspecto bonito, uma vez que ele contribui de modo muito importante para harmonia facial. Quem deve realizar a Rinosseptoplastia? O médico é quem melhor reconhece a necessidade de uma cirurgia funcional. Sabe-se que a dificuldade da respiração pelo nariz interfere na saúde de todo o organismo e causa prejuízos para vários órgãos, em especial para os pulmões, coração e cérebro, interferindo diretamente na capacidade física, na qualidade do sono, no controle do estresse, da concentração e do raciocínio. A cirurgia funcional visa melhorar de maneira muito nítida a qualidade de vida do paciente. Por outro lado, a necessidade de cirurgias que visem melhorar o aspecto estético do nariz é reconhecida pelo próprio indivíduo. Numa conversa entre médico e paciente, as expectativas e desejos, bem como as técnicas e limitações cirúrgicas devem se abordadas, objetivando esclarecer dúvidas quanto aos resultados esperados. Como é feita a cirurgia? O procedimento cirúrgico é feito com anestesia local e sedação, tem duração média de 2 horas, e o paciente recebe alta hospitalar no mesmo dia. Na maioria dos pacientes, utilizamos a técnica fechada, e todas as incisões são feitas dentro do nariz, sem nenhum corte ou cicatriz externamente. Recuperação pós-operatória O paciente deverá usar curativo cobrindo o nariz por uma semana e normalmente não necessita fazer uso de tampões nasais. Edema e, ocasionalmente hematomas, persistem por uma semana, sendo incomum as dores pós-operatórias. Após uma semana, o paciente estará retornando as atividades habituais. Resultado O resultado aproximado será observado em 2 meses. Constata-se uma melhora evidente na autoestima e um grande avanço nos parâmetros de qualidade de vida, entre eles a qualidade do sono e as disposições física e mental, ou seja, pessoas mais satisfeitas e mais saudáveis.
LEIA MAIS
ACESSAR PERFIL

Cirurgia Plástica: Transformação Estética
17.04.2024
Dr. Sergio Luiz Camara Lopes Jr.
Cirurgia Plástica: Tudo o que você precisa saber antes da sua transformação estética. Você já se imaginou conquistando a melhor versão de si mesmo? A cirurgia plástica pode ser a chave para desbloquear a sua verdadeira confiança e beleza. Antes de dar o primeiro passo em direção à sua transformação estética, é crucial entender o processo e estar preparado para as mudanças que virão. Neste artigo, vamos explorar tudo o que você precisa saber antes de iniciar sua transformação. Defina Seus Objetivos e Expectativas Antes de marcar uma consulta, reserve um tempo para se autoconhecer. Identifique os aspectos específicos do seu corpo ou rosto que gostaria de aprimorar e estabelecer expectativas realistas. Compreender suas motivações é crucial para garantir que a cirurgia plástica seja uma escolha pessoal e positiva. Conheça os Procedimentos Disponíveis Existem inúmeras opções de procedimentos de cirurgia plástica, cada um projetado para atender a diferentes necessidades. Pesquise sobre os procedimentos mais comuns, como rinoplastia, abdominoplastia e aumento de mama. Familiarize-se com os processos, recuperação e resultados típicos e reais para tomar uma decisão informada sobre o que melhor se adequa a você. Encontre um Profissional Qualificado A escolha do cirurgião é um dos passos mais críticos. Pesquise profissionais qualificados, certificados e experientes. Leia avaliações, peça recomendações e, o mais importante, agende consultas para discutir suas metas e dúvidas. Um cirurgião confiável fornecerá informações detalhadas, esclarecerá suas preocupações e estabelecerá expectativas. Compreenda as Implicações Toda cirurgia envolve riscos e benefícios. Esteja ciente das possíveis complicações associadas ao procedimento escolhido e discuta abertamente com seu cirurgião. Compreender os riscos ajuda a tomar decisões conscientes e a se preparar para a recuperação adequada. Esteja Pronto para o Pós-Operatório A fase pós-operatória é tão crucial quanto o procedimento em si. Certifique-se de entender completamente o período de recuperação, as restrições de atividades e o tempo necessário para alcançar os resultados desejados. Seguir as orientações do seu cirurgião é essencial para garantir uma recuperação tranquila e resultados duradouros. Planeje Financeiramente para Sua Transformação A cirurgia plástica pode ter custos significativos, incluindo taxas cirúrgicas, despesas hospitalares e pós-operatórias. Certifique-se de ter uma compreensão clara dos custos totais envolvidos e explore opções de financiamento, se necessário. Planejar financeiramente é crucial para evitar surpresas desagradáveis no processo. Ao considerar a cirurgia plástica, a informação é a sua melhor aliada. Seguindo esses passos, você estará melhor preparado para a sua transformação estética, garantindo que cada decisão seja tomada com sabedoria e cuidado. Não espere mais para alcançar a melhor versão de si mesmo. Clique aqui para marcar sua consulta e iniciar sua transformação hoje!
LEIA MAIS
ACESSAR PERFIL

Aplicação de Botox
09.04.2024
Dra. Anna Alencar
A aplicação de Botox (uma das toxinas existentes no mercado), tem se mostrado bastante eficiente no tratamento não somente da espasticidade (contração muscular permanente que pode levar ao encurtamento de músculos e tendões, deixando o paciente com uma postura anormal e dolorosa), em doenças neurológicas como paralisia cerebral (lesão em uma ou mais áreas do cérebro), AVC, Lesão Medular e nas distonias (contração involuntária de músculos em diferentes partes do corpo). A toxina botulínica, também é hoje, utilizada na migrânea (dor de cabeça que em geral, tem um componente de contraturas musculares da região do pescoço associada) e outras situações que envolvem dor. Como funciona a aplicação de Botox? A aplicação é feita através de injeção diretamente no músculo afetado, o que garante efeito mais localizado e reduz a incidência de efeitos colaterais , como ocorre no uso de medicamentos orais. A aplicação pode ser feita com auxílio de um eletroestimulador, ultrassom ou somente usando o conhecimento anatômico. Esta aplicação pode ser realizada no próprio consultório ou em casos de pacientes mais graves, no centro cirúrgico, com leve indução anestésica. A toxina botulínica age relaxando a musculatura e parece também estar relacionada a estimulação de regiões do cérebro que controlam a dor. Idealmente, deve ser seguida de procedimentos de reabilitação como a fisioterapia, terapia ocupacional e uso de órteses para que seu efeito seja mais eficaz e duradouro. Esse “relaxamento” acontece porque o Botox inibe a liberação de um neurotransmissor , a acetilcolina, que é responsável pela contração do músculo. A toxina botulínica se liga no receptor da célula e impede que a acetilcolina faça a contração do músculo. Este mecanismo também é o mesmo no tratamento de rugas . A quantidade de aplicação de Botox varia conforme o quadro do paciente e o músculo que está sendo tratado. É importante reforçar que no caso da espasticidade, nem sempre a presença dela, exige tratamento. Ela deve ser tratada quando gera dor , dificulta função ou induz ao desenvolvimento de deformidades. O profissional responsável faz uma avaliação, analisando o tipo de patologia, quais são as lesões e as dificuldades e, a partir dessas informações, monta-se um plano de tratamento que indicará a quantidade de toxina botulínica necessária. Benefícios da aplicação de Botox Com a aplicação de Botox, o paciente recupera parcialmente o movimento, adiando ou anulando a necessidade de cirurgia. Como a aplicação é feita diretamente no músculo através de pequenas agulhas, o efeito é localizado e tem poucas contra indicações. O efeito do medicamento é temporário, variando de acordo com cada paciente. A toxina botulínica pode ser reaplicada a cada 3 a 4 meses ,mas nem sempre isto é necessário. É importante a reavaliação médica para saber se e quando esta aplicação deve ser feita. É importante, também, combinar as aplicações com a reabilitação (sessões de fisioterapia ou outros) para que o sucesso do tratamento seja satisfatório.
LEIA MAIS
ACESSAR PERFIL

Mitos e verdades em cirurgia bariátrica - As dez perguntas mais frequentes no consultório
17.09.2020
Dr. Zailton Bezerra
A Organização Mundial de Saúde (OMS) afirma que, a obesidade é um dos mais graves problemas de saúde que temos para enfrentar. Em 2025, a estimativa é de que 2,3 bilhões de adultos ao redor do mundo estejam acima do peso, sendo 700 milhões de indivíduos com obesidade, isto é, com um índice de massa corporal (IMC) acima de 30. No Brasil, essa doença crônica aumentou 67,8% nos últimos treze anos, saindo de 11,8% em 2006 para 19,8% em 2018, segundo dados da Associação Brasileira para o Estudo da Obesidade e da Síndrome Metabólica (Abeso). Além das questões estéticas envolvidas, a obesidade é, antes de mais nada, um grave problema de saúde que promove risco de morte para o paciente, devido as doenças decorrentes do excesso de peso, como diabetes, pressão arterial alta, risco de Acidente Vascular Cerebral (AVC), além das tromboses pulmonares e nos membros inferiores. Tal situação é muito comum no consultório do cirurgião digestivo. Como a cirurgia bariátrica se popularizou muito nos últimos anos, dúvidas frequentes surgem nos pacientes, portadores de obesidade. Por isso, trago para você, as dez perguntas mais realizadas em nosso consultório a respeito desse tema tão popular e polêmico, fruto de dez anos de experiência no tratamento dos pacientes. Espero que o questionário abaixo, seja uma ferramenta útil para você e que algumas dúvidas possam ser esclarecidas. 1 - Qualquer um pode se submeter à uma cirurgia bariática? MITO. A cirurgia bariátrica é indicada em pacientes dos 18 aos 65 anos que possuem Índice de Massa Corporal (IMC) acima de 40kg/m2 ou entre 35 e 40 kg/m2. Aos que apresentam doenças associadas à obesidade como hipertensão, diabetes, apneia do sono, entre outros, antes de serem submetidos à cirurgia bariatrica é necessária a comprovação na falha com o tratamento à base de dieta, exercícios físicos e/ou medicamentos prescritos por profissionais especializados no assunto. Esse tipo de cirurgia é contraindicada em pacientes de difícil controle psiquiátrico, usuários de drogas, alcoólatras, portadores de compulsão alimentar grave ou que tenham problemas cardíacos graves. Cada caso deve ser analisado individualmente. 2 - A cirurgia bariátrica é mais arriscada do que outras cirurgias? MITO. Na verdade, quando se pensa em complicações durante a cirurgia, como problemas pulmonares ou cardíacos, os riscos são os mesmos de qualquer cirurgia abdominal com anestesia geral. Logo após a cirurgia, complicações pulmonares, cardíacas e nas “costuras ou emendas” da cirurgia podem ocorrer de 0,1% a 3% dos casos. Esses números serão mais baixos naqueles pacientes que fizeram todas as etapas de análise necessárias no período pré-operatório. 3 - Mulher que fez cirurgia bariátrica não pode mais engravidar? MITO. A Sociedade Brasileira de Cirurgia Bariátrica e Metabólica recomenda que as mulheres procurem engravidar dois anos após a cirurgia. A cegonha te visitou? Informe ao seu médico o quanto antes. 4 - A cirurgia bariátrica pode ser realizada no SUS ou pelos planos de saúde? VERDADE. Pelo SUS, o procedimento pode ser realizado, porém pode haver a necessidade de esperar um tempo na fila, dependendo da realidade local. Nos planos de saúde, a cirurgia de redução do estômago faz parte do rol de procedimentos que possuem cobertura, inclusive por videolaparoscopia. Entretanto, vale a pena atentar para alguns fatores contratuais do seu plano (se há um período de carência, por exemplo). 5 - O emagrecimento é mais visível nos primeiros seis meses após a cirurgia? VERDADE. A maior perda de peso costuma ocorrer nos primeiros seis meses. O emagrecimento total, no entanto, acontece em até dois anos do pós-operatório. Em geral, a perda do excesso de peso gira em torno de 35% a 45%. 6 - Se eu comer como antes, posso engordar muito novamente? VERDADE Em geral, os pacientes não conseguem comer a mesma quantidade antes da cirurgia. Porém, se a dieta for baseada em hábitos alimentares inadequados e alimentos hipercalóricos, além da falta de atividade física, infelizmente o ganho de peso voltará à aparecer novamente. 7 - Só existe um tipo de cirurgia que faz reduzir o estômago? MITO. No Brasil existem atualmente quatro técnicas aprovadas pela Sociedade Brasileira de Cirurgia Bariátrica e Metabólica e Conselho Federal de Medicina (CFM). Seguem abaixo, os dois métodos mais indicados pelos cirurgiões em nosso país: SLEEVE: Consiste em remover parte do estômago e transformá-lo num tubo com capacidade em torno de 150ml. Seu formato assume uma forma de manga de camisa (Sleeve em inglês) BYPASS: Cirurgia onde o estômago é grampeado , reduzido a uma pequena bolsa de aproximadamente 50 ml e o intestino é desviado e “re-ligado”ao estômago novamente 8 - Todo paciente terá que realizar plásticas para remover o excesso de pele? MITO. Cada caso é um caso. Há de se analisar à elasticidade da pele, a tonicidade muscular, a proporção entre massa gorda e massa magra, além dos desejos individuais do paciente. Em geral, tal procedimento é realizado após 18 meses no mínimo, quando já se espera que esteja ocorrendo uma estabilidade da curva de peso corporal. 9 - Tenho que tomar vitaminas pelo resto da vida? DEPENDE. Para esta situação, a corresponsabilidade do paciente é fundamental. Se o mesmo se envolve bem no acompanhamento pós-operatório, seguindo todas as orientações da equipe multidisciplinar, bem como, não promove situações de autossabotagem ao seu tratamento (exemplo: não ir às consultas de retorno), há a possibilidade da recomendação da não ingestão de vitaminas, principalmente naquelas pessoas submetidas à técnica de Sleeve. 10 - A participação da equipe multidisciplinar e da família são fundamentais no bom resultado a longo prazo? VERDADE O acompanhamento da equipe multidisciplinar é parte crucial nesse processo de tratamento da obesidade, tanto no período pré-operatório, como principalmente no período pós-operatório. A cirurgia consiste apenas em uma das inúmeras estratégias utilizadas no processo de emagrecimento. Há, por exemplo, a necessidade do acompanhamento hormonal pelo endocrinologista, ajustes dietéticos constantes com o nutricionista, compreensão da influência psicológica na gênese da obesidade, bem como nos ajustes às expectativas no pós-operatório. O paciente bariátrico merece ter sua condição compreendida como uma doença crônica e não como algo que, exclusivamente, é culpa de quem a possui. Ele necessita se sentir acolhido, ter suas expectativas e anseios compreendidos. Para tanto, o cirurgião, a equipe multidisciplinar, o paciente e sua família necessitam dar as mãos em prol de um bem comum: o de trazer vida aos anos, além de saúde com qualidade aos pacientes que enfrentam o tratamento contra a obesidade.
LEIA MAIS
ACESSAR PERFIL

Meu filho não tem cava no pé?
11.07.2022
Dr. Felipe Tavares Sena
Uma das grandes queixas nos consultórios de Ortopedia é de mães que trazem seus filhos para avaliar a pisada, pois percebem que a “cava do pé” não apareceu ainda. Os pais realmente têm razão. Quando as crianças estão aprendendo a se equilibrar e a dar os seus primeiros passos – por volta de 1 ano de idade, o arco longitudinal medial ainda não se formou, e não se consegue perceber o aparecimento da tão falada cava do pé. Entretanto, algumas crianças, que não têm cava, desenvolverão pés planos, e, assim, permanecerão na adolescência e idade adulta. Terão altas chances de fazerem um pé plano doloroso, de tratamento muito difícil. É preciso agir cedo, justamente entre 1 e 2 anos, no sentido de orientar e dar início ao tratamento e à prevenção. Um simples exame clínico, feito com um aparelho mais parecido com uma balança (podoscópio), onde a criança sobe e tem sua pisada avaliada imediatamente, pode detectar ausência ou presença da cava e se esta é, ou não patológica, ou seja, se precisa ou não de tratamento. O tratamento vai desde apenas observação e uso de órteses (palmilhas, tênis e botas ortopédicas), nos primeiros anos de vida, a pequenos procedimentos cirúrgicos, nas idades mais próximas dos 10 anos. Todos, no sentido de evitar que a criança se torne um adolescente ou um adulto com o pé plano e doloroso, apresentando grande dificuldade para usar calçados diversos e incapacidade para alguns esportes e determinados tipos de trabalho, comprometendo significativamente sua qualidade de vida. Portanto, a época de procurar o devido atendimento é nos primeiros meses e anos de vida, quando ainda dá tempo de iniciar um tratamento mais adequado e mais simples, com os menores transtornos possíveis.
LEIA MAIS
ACESSAR PERFIL







































































































